lunes, 26 de noviembre de 2012
viernes, 23 de noviembre de 2012
miércoles, 7 de noviembre de 2012
DEMENCIA POR HIPOTIROIDISMO SECUNDARIO A HIPERTIROIDISMO
Una mujer de 57 años de edad con
una historia de enfermedad de la tiroides, ella estaba tomando suplementos de
tiroxina después de tratamiento con yodo radiactivo, e inicio de forma insidiosa con síntomas de demencia y
deterioro del rendimiento laboral, su función cognitiva global continuó
disminuyendo rápidamente, con una disminución a un puntaje de 19 en el MMSE en
solo 6 meses, aumento su dependencia de las actividades de la vida diaria y el
cuidado personal, se demostraron cambios en la personalidad, conducta social y apatía.
SINDROME DEMENCIAL POR HIPOGLUCEMIA RECURRENTE
Mujer de 78 años, autovalente, independiente en actividades de la vida diaria, con escolaridad completa, tiene antecedentes de hipertensión arterial, hipotiroidismo, hipoacusia y diabetes mellitus tipo 2 (DM 2) manejada con glibenclamida 10 mg y metaformina 1.700 mg al día, con lo cual lograba glicemias capilares adecuadas.
Fue llevada por familiares al Servicio de Urgencia, para evaluación por compromiso cualitativo de conciencia, no fluctuante, de más de 24 hrs de evolución, sin signos de focalización y con recuperación espontánea completa. Su familia señaló la ocurrencia cada vez más frecuente de episodios similares en los últimos 2 meses, indicando además, alteraciones de la memoria reciente, de la conducta y alteraciones autolimitadas de la marcha, sin trastorno del control de esfínteres, con repercusión funcional por pérdida parcial de su autovalencia.
Ingresó vigil, orientada témporo-espacialmente, atenta, hemodinámicamente estable, afebril, sin apremio respiratorio y con un examen neurológico en el que sólo destacó un rendimiento anormal en el cuestionario Mini Mental, obteniendo 22 puntos, cuyo resultado sugiere la posibilidad de deterioro cognitivo (puntaje esperado para nivel de escolaridad > 24 puntos). Entre sus exámenes de laboratorio destacaron glicemia, creatininemia, natremia, calcemia, TSH, niveles de vitamina B12 y hemograma, normales. No presentó elevación de parámetrosinflamatorios, ELISA VIH negativo y RPR no reactivo. Se realizó una tomografía axial computada de cerebro no contrastada, que pesquisó un infarto lacunar hemorrágico putaminal izquierdo, probablemente antiguo. El electroencefalograma mostró lentitud intermitente generalizada. Eco-Doppler carotideo evidenció ateromatosis carotídea derecha sin compromiso hemodinámico. Ninguno de estos hallazgos logró explicar el cuadro clínico.
DETERIORO COGNITIVO POR HIPERPARATIROIDISMO
Paciente hombre de 79 años,
casado, microempresario, con nivel educacional universitario, en tratamiento
con escitalopram 10 mg al día por un síndrome depresivo. Consultó por cuadro de
cinco meses de evolución caracterizado por ansiedad, dolores musculares
generales que eran mayores en la región del cuello, siendo lo principal una
pérdida progresiva de su memoria, lo cual fue confirmado también por sus
familiares directos. El examen físico fue normal. Se le solicitó TAC cerebral
que mostró signos de pérdida de volumen encefálico, descritos como acordes a la
edad. El estudio de laboratorio que incluyó hemograma, VHS, función renal,
hepática y hormonas tiroideas fue normal, salvo hipercalcemia (10,7 mg/dl), con
fósforo de 2,5 mg/dl, albúmina de 4,3 g/dl. esto motivó la solicitud de PTH, la
que resultó ser de 106,5 pg/ ml (referencia hasta 65 pg/ml). la vitamina D3 en
plasma era 22,5 ng/ml. Fue hospitalizado para estudio, solicitándose cintigrama
paratiroideo con MIBI planar y SPECT que demostró una glándula paratiroides
inferior izquierda hiperfuncionante. la densitometría ósea reveló osteoporosis
a nivel de columna lumbar (T-score de -3,3), cadera derecha (T-score de -3,5) y
cadera izquierda (T-score de -3,3). la calciuria en orina de 24 horas fue de
390 mg/24 horas. Cintigrama óseo mostró leve aumento de captación en aspecto
posterior de l5-S1 y en rótula derecha, compatible con cambios de tipo
degenerativo. Sin evidencias de compromiso óseo secundario.
Durante su hospitalización se
realizó valoración geriátrica integral, demostrándose que era independiente en
sus actividades básicas e instrumentales de la vida diaria. El paciente se
encontraba vigil, orientado témporo-espacialmente, atento, capaz de invertir
series (días de la semana) sin dificultad. Puntaje de Mini mental Test de
folstein (MMSE) 20/30, con fallas en memoria, resta de series y copia de
dibujo. Capacidad de abstracción conservada, con lenguaje coherente y
pensamiento organizado. Lista de animales: 6 en 1 minuto y test del reloj no
logrado (puntaje 1/4), con fallos en orientación y organización espacial y
compromiso ejecutivo. Esta valoración cognitiva es compatible con los criterios
de deterioro cognitivo leve, ya que el paciente no presentaba interferencia
funcional por su deterioro cognitivo (Mild cognitive impairment)10.
Test del Reloj (Preoperatorio)

Test del Reloj (Posoperatorio)

viernes, 2 de noviembre de 2012
CASO CLÍNICO DEMENCIA POR PRIONES
Femenino de 51 años de edad la cual desarrollo deterioro cognitivo rapidamente progresivo, acompañado de marcha ataxica y movimientos espasmodicos alternantes de brazos y piernas, la paciente muere 4 meses después de iniciados los síntomas.
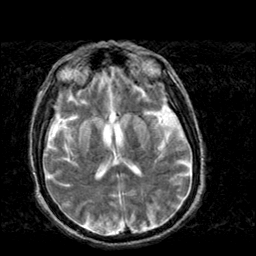
CASO CLÍNICO DEMENCIA FRONTOTEMPORAL
Se trata de femenino de 56 años de edad la cual inicia padecimiento desde hace 3 años a la fecha de la consulta, inicia padecimiento caracterizado por alteraciones en la conducta social con desinhibición alternando con apatía.
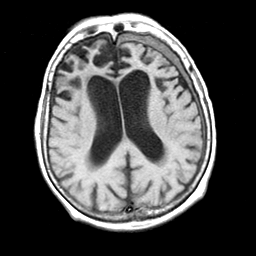
CASO CLÍNICO DEMENCIA POR HUNTINGTON
Femenino de 69 años de edad la cual se inicia padecimiento desde hace 6 años caracterizado por movimientos anormales que predominan en cabeza, cuello y lengua, ha presentado dificultad para la marcha con caida de su propia altura, a la exploración mental presenta disminución de la velocidad de pensamiento e ideas ilógicas con tendencia a la tangencialidad, continua realizando sus actividades de la vida diaria. Refiere que uno de sus hermanos murió en un hospital psiquiátrico para pacientes crónicos desconoce su diagnostico pero refiere que presento demencia y movimiento anormales con agitación psicomotriz.
jueves, 1 de noviembre de 2012
CASO CLÍNICO ALZHEIMER
Se trata de femenino de 73 años la cual acude a evaluación a solicitud de su hermano debido a que ha observado que desde hace 3 años ha presentado alteración de la memoria, dificultad para encontrar las palabras, con irritabilidad, problemas para actividades de la vida cotidiana, como la limpieza, el discurso fue anomico y parafrasico.
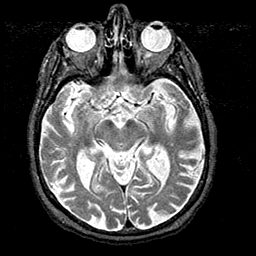
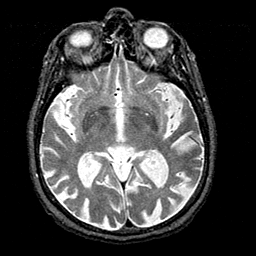
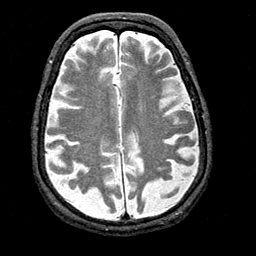
CASO CLÍNICO DEMENCIA VASCULAR
Se trata de femenino de 71 años de edad la cual cuenta con antecedentes de valvulopatía que requirió prótesis porcina, posteriormente bajo anticoagulante, actualmente presenta declinación mnesica, suspicacia, sin embargo continua realizando actividades de la vida cotidiana.
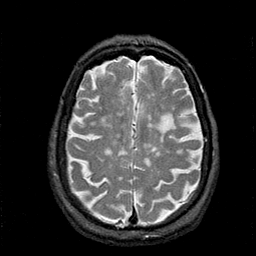
miércoles, 31 de octubre de 2012
CASO CLÍNICO TRASTORNOS MENTALES ORGANICOS
Se trata de paciente masculino de 51 años de edad el cual se encuentra en urgencias por presentar sangrado de tubo digestivo alto ya controlado, a la exploración neuropsiquiatrica observa atención disminuida, memoria inmediata disminuida, así como tristeza y tendencia al llanto, cuenta con antecedentes de alcoholismo, se realizo una IRM.
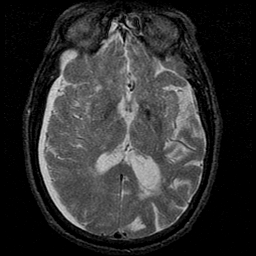
PREGUNTA
Considerando la imagen y la clínica cual es la impresión diagnostica.
RESPUESTA
a.- Hematoma subdural.
b.- Hematoma epidural.
c.- Hemorragia intraparenquimatosa.
d.- Higroma subdural.
domingo, 28 de octubre de 2012
CASO CLÍNICO TRASTORNOS MENTALES ORGANICOS
Hombre de 34 años de edad, quien tenía una larga historia de dolor de cabeza y una sola convulsión tónico-clónica.
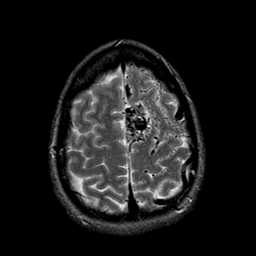
PREGUNTA
Cual es el diagnostico mas probable.
RESPUESTA
a.- Aneurisma.
b.- MAV.
c.- Cavernoma.
d.- Astrocitoma.
TRASTORNOS MENTALES DE ORIGEN ORGANICO
CASO CLINICO
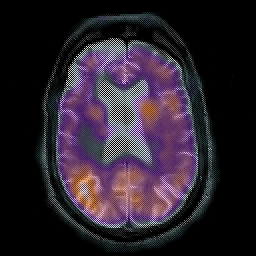
Masculino de 65 años de edad, diestro con antecedentes de accidente cerebrovascular previo, asociado con una hemiparesia izquierda muy suave y fibrilación auricular. De pronto experimentó hormigueo en la mano izquierda y el brazo, y en el examen tenía un síndrome de negligencia izquierda: él no pudo explorar la mitad izquierda del espacio, y los estímulos visuales y táctiles izquierda izquierda cuando ambas partes presenten simultáneamente. Las imágenes de RM se obtuvieron aproximadamente 15 horas después de la aparición de nuevos síntomas.

PREGUNTA
Cual es la causa mas probable del cuadro que presenta el paciente.
RESPUESTAS
a.- Hemorragia cerebral.
b.- Isquemia cerebral transitoria.
c.- Embolia cerebral.
d.- AneuriSma.
CASO CLÍNICO PARA RESOLVER
CASO CLÍNICO
Paciente de 48 años de edad, hombre diestro con dificultad repentina para hablar durante el trabajo. Hipertenso sin tratamiento,afebril, TA 168/106 con FC 100 lpm. Estaba alerta, atento y orientado en su totalidad. Con discurso escaso con repetición intacta. Tenía comprensión intacta por órdenes sencillas, pero con un poco de dificultad con frases gramaticales complejas. Tenía una paresia facial derecha consistente con un patrón de neurona motora superior. No tenía la menor desviación pronación y la potencia máxima. Examen sensorial está intacta a las modalidades de primaria y cortical. No tenía dismetría y una marcha normal. Reflejos de estiramiento muscular son 2 + y simétricos. Su reflejo plantar extensor derecho era anormal.
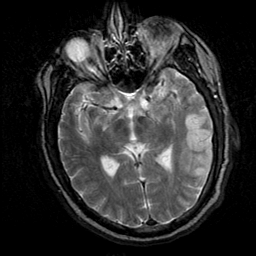
PREGUNTA
Considerando los sintomas y la neuroimagenes cual es el diagnostico mas probable.
a.- Afasia de motora.
b.- Afasia sensitiva.
c.- Afasia transcortical
d.- Isquemia cerbral transitoria.
martes, 23 de octubre de 2012
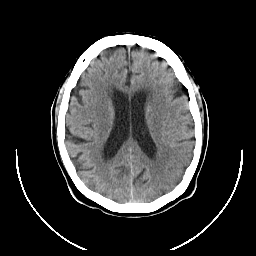
SEGUNDO CASO NEURPSIQUIATRICO
Estas imágenes son de un hombre de 86 años de edad, con antecedentes de fibrilación auricular y diabetes mellitus, que tenían la aparición repentina de fluido afasia. Las imágenes son a partir de tres puntos de tiempo y demostrar la evolución del infarto. Nótese la hinchazón del tejido infartado y la distorsión de los tejidos circundantes.
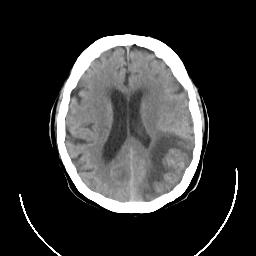
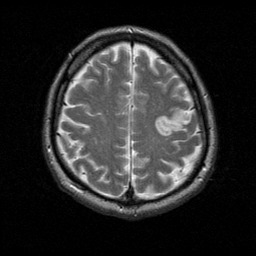
CASO CLINICO NEUROPSIQUIATRICO
Masculino de 63 años, diestro, sano hasta temprano en la mañana del ingreso, cuando tuvo una racha de 5 minutos de hormigueo en la mejilla derecha, seguida por la incapacidad de hablar. Se mantuvo alerta y tenía memoria intacta de los hechos. Él era capaz de comunicarse con gestos con las manos, pero señaló durante el transporte al hospital que su mano derecha no estaba funcionando correctamente. No podía escribir con la derecha o la mano izquierda. Su habla volvió durante el transporte al hospital, menos de 60 minutos después de la aparición del episodio.
No había antecedentes. Diabetico e hipertenso desde hace 5 años.
Estaba alerta y orientado, con escasez de expresión, y algunas dudas en encontrar palabras. Tenía una leve hemiparesia derecha, afectando triceps y extensores de la muñeca. La glucosa sérica fue de 166, pero toda la química sanguínea y hematología otro era normal. EKG mostró evidencia de hipertrofia ventricular izquierda y un 24 horas de monitoreo Holter fue normal. La radiografía de tórax fue normal excepto por una aorta tortuosa. MRA fue normal. El infarto de miocardio se descartó. Él se inició el heparina intravenosa y luego se convierte a la warfarina. En los próximos 7 días, los déficit lentamente resuelto.

lunes, 22 de octubre de 2012
miércoles, 17 de octubre de 2012
ARTICULO PARA LEER PSICOCIRUGIA
Psicocirugía en un paciente con trastorno obsesivo compulsivo resistente
Publicado en Psiquiatr Biol . 2007;14:40-4. - vol.14 núm 01
martes, 16 de octubre de 2012
Panhipopituitarismo postraumático
El hipopituitarismo es un
síndrome clínico resultante del déficit de una o más hormonas hipofisarias. La
etiología es múltiple: cirugía, tumores, infecciones, siendo los traumatismos
craneales una causa infrecuente. Debido
a que los pacientes fallecen, o a que las manifestaciones clínicas no son
reconocidas inmediatamente y pueden tardar incluso años en detectarse, es
difícil atribuir la insuficiencia hipofisaria al traumatismo.
Presentamos el caso de un
paciente de 51 años, con antecedentes de traumatismo craneoencefálico,
contusión cerebral frontobasal, hemorragia subaracnoidea postraumática y
meningitis aséptica, hace 10 meses, por accidente laboral. Desde el traumatismo
presenta: impotencia sexual y disminución de la libido, astenia, anorexia, así
como poliuria, polidipsia y nicturia (estos últimos desaparecieron
espontáneamente a los cuatro meses del traumatismo). El paciente refiere
asimismo tendencia al sueño, abotargamiento, caída de pelo y disminución del
ritmo de afeitado, cuadro que ha ido progresando hasta acentuarse a raíz de un
catarro. Exploración física: temperatura, 36 ºC; presión arterial, 60/40 mmHg,
y frecuencia cardíaca, 40 pulsaciones/min. Se trata de un paciente joven, con mal
estado general, pálido, con piel seca y áspera, ausencia de pelo en cola de las
cejas, disminución del vello axilar y pubiano, abotargado y con tendencia al
sueño. La auscultación cardíaca revela bradicardia. El resto de la exploración
no muestra datos relevantes. ECG: bradicardia sinusal. Analítica: hematimetría
normal; glucosa 74, colesterol 290, CPK 930, LDH 515, GOT 91 y GPT 46. TSH 0,08 µU/mL (n= 0,38-4,7), T4< 0,4 ng/Ml (n=
0,7-1,8); cortisol 1,9 (n= 5-29). ACTH, GH, FSH, LH, prolactina, IGF1 y
testosterona, indetectables. Tras triple estímulo no se observa modificación de
los parámetros hormonales. El test de deshidratación descartó déficit de ADH.
RNI en silla turca. Se aprecia fractura de hundimiento parasagital derecha del
techo del seno esfenoidal, con desaparición del parénquima hipofisario y
malacia frontal derecha. Campimetría: normal. Se trató al paciente con
hidrocortisona, levotiroxina y testosterona, con rápida mejoría y desaparición
de la sintomatología. El panhipopituitarismo postraumático fue descrito por vez
primera en 1918 por Cyran. Su escasa frecuencia contrasta con los hallazgos autópsicos
de pacientes que fallecen por traumatismos craneales. Entre un 16 y un 34% de
los casos presentan lesiones hipofisarias, y un 42%, infartos o hemorragias
hipotalámicas. Los mecanismos patogénicos incluyen: compresión de la hipófisis
o núcleos hipotalámicos por edema y fracturas o necrosis isquémica de la
hipófisis por sección del tallo; esta última es la más frecuente, ya que
aparece en un tercio de los casos. No existe unanimidad acerca de las características
e intensidad del traumatismo craneal y su correlación con la lesión hipofisaria.
Las manifestaciones clínicas dependen de la edad del paciente y del grado de
lesión; generalmente, en niños es frecuente la detención del crecimiento por un
déficit de GH, mientras que en el adulto la principal manifestación es la de un
hipogonadismo, con caída del vello, pérdida de libido e impotencia en el varón,
y amenorrea y atrofia mamaria en la mujer. Los déficit de TSH y ACTH son los últimos en presentarse. La diabetes
insípida es frecuente y ocurre en un 40%; aparece entre el quinto y décimo día
del traumatismo craneal, suele ser
transitoria, debido a la reabsorción del edema o la regeneración de neuronas de la porción más
alta del tallo hipofisario, y su persistencia
indicará la existencia de un daño hipotalámico. El diagnóstico de sospecha
es clínico y debe confirmarse mediante determinaciones hormonales y resonancia
magnética, lo cual permitirá un diagnóstico y un tratamiento temprano.
SEGUNDO CASO CLINICO PARA DISCUSION
Paciente varón de 45 años de edad
sin antecedentes psiquiátricos ni médicos de interés. Al parecer cuatro días
antes llevó a cabo diversos intentos autolíticos que inicialmente no confesó y
posteriormente permaneció desaparecido en el monte hasta ser encontrado por un
amigo, que lo trajo a urgencias. A su llegada a urgencias el paciente refirió
únicamente cuadro de cefalea sin otra explicación. Se encontraba afebril,
consciente, orientado, GCS (Glasgow Coma Score) 15 puntos, pupilas isocóricas y
normorreactivas y sin déficits neurológicos. Presentaba heridas incisocontusas
con costras en varias localizaciones (tres en región frontal, una en región
temporal derecha y una en región submamaria izquierda) que no dejaban entrever
la presencia de cuerpos extraños en esas localizaciones. En la auscultación se objetivó
hipoventilación en base izquierda, siendo el resto de la exploración física
normal. Se practicó Rx tórax que mostró neumotórax izquierdo y cuerpo extraño
compatible con clavo a nivel de tercio medio de hemitórax izquierdo.
Se entrevistó nuevamente al
paciente reconociendo enese momento haberse disparado otros cuatro clavos en la
cabeza, por lo que se practicaron Rx de cráneo y una TC de cráneo. La Rx cráneo
objetivó la presencia de cuatro clavos a nivel intracraneal: uno frontal
izquierdo de 4 cm, dos frontales derechos de 4 y 2 cm y uno a nivel temporal
derecho de 4 cm. La TC de cráneo mostró que ninguno de los clavos había
atravesado en su trayectoria estructuras vasculares ni había signos de
hemorragia. El paciente fue valorado por el neurocirujano, el cirujano torácico
y el psiquiatra de guardia e ingresado en el servicio de observación de
urgencias. Se solicitó a la familia una muestra de los clavos utilizados,
comprobándose la longitud y estructura de los mismos. Se instauró profilaxis
antibiótica con ceftriaxona durante 1 semana. No se instauró profilaxis anticomicial.
Tras colocar el drenaje pleural en urgencias no se consiguió expansión pulmonar,
por lo que el paciente fue intervenido con carácter urgente por el servicio de
cirugía torácica y, seguidamente, por el de neurocirugía en el mismo acto
quirúrgico.
CASO CLINICO PARA ANALIZAR LA PROXIMA SESION
Mujer de 32 años de edad,
diestra, cuya madre sufrió un accidente de tráfico en el quinto mes de
embarazo, por lo que permaneció en reposo hasta el parto, que fue prolongado y
se requirieron fórceps. A los 8 años de edad empezó a presentar episodios
caracterizados por malestar inespecífico, seguido de sensación de opresión en
la garganta, tras lo cual tomaba entre sus manos el crucifijo que colgaba de su
cuello y comenzaba a orar suplicando poder controlar las crisis. A continuación
perdía la conciencia. La frecuencia aproximada de estos episodios era de tres a
cuatro por mes, y la mayoría ocurrían durante el sueño. Además, refería
trastornos mnésicos que se habían incrementado en los últimos años. Su examen
neurológico era normal. Su tratamiento consistía en divalproato de sodio 1.000
mg/día, lamotrigina 25 mg/día en dosis ascendente, y levetiracetam 1.000
mg/día. Previamente, había recibido diacepam, fenobarbital, difenilhidantoína y
carbamacepina.
Se realizó un
videoelectroencefalograma (vEEG) de superficie en el que el registro
interictal constató la presencia de ondas agudas en la región temporal anterior
derecha. La paciente presentó cuatro crisis durante el estudio, dos de ellas
durante el sueño. Estaban caracterizadas por la repetición estereotipada de las
frases siguientes: ‘Virgencita del Valle, alma del tío Jorge, alma del abuelo,
por Dios te lo suplico, no nos dejes caer en la tentación, vuelve a nosotros tus
ojos… madre abogada nuestra, no nos desampares ni de noche ni de día’,
inicialmente con voz tenue para luego ir incrementándola. De forma simultánea,
presentaba sensación de opresión en la garganta, automatismos oromandibulares y
deglutorios e inmovilidad/distonía del miembro superior izquierdo; en el período
postictal, se observaba inquietud psicomotriz leve. Las crisis tenían una
duración aproximada de cuatro minutos. El trazado electroencefalográfico ictal
evidenció atenuación de voltaje en la región temporal anterior derecha (F8T4),
con posterior inicio de actividad reclutante de 89 Hz, la cual aumentaba
paulatinamente de amplitud y disminuía de frecuencia, permaneciendo en la misma
localización. El inicio clínico fue 10 s posterior al inicio
electroencefalográfico.
La resonancia magnética (RM)
cerebral mostró una alteración de la señal asociada a menor tamaño de las
circunvoluciones y marcada disminución de la sustancia blanca en la región temporooccipital
del lado derecho, conjuntamente con una asimetría del cráneo, de menor tamaño
en el mismo lado. No se observaron alteraciones en las estructuras temporales
mesiales. La RM con espectroscopia mostró descenso del pico de Nacetilaspartato
en la región temporal derecha.
La evaluación neuropsicológica
evidenció una ligera alteración en las funciones ejecutivas, compatible con un
déficit leve con patrón frontal. Se planteó como hipótesis la presencia de un
área epileptógena temporal mesial derecha frente a un área operculoinsular
derecha, y se decidió realizar una monitorización invasiva con vEEG.
Se realizó una implantación
combinada con una red de 20 contactos (4 × 5) en la región opercular (suprasilviana)
y cinco electrodos profundos ortogonales. Tres de ellos registraban la actividad
de la amígdala derecha, la cabeza del hipocampo, el cuerpo del hipocampo y la
neocorteza temporal lateral del giro temporal medial. Uno testaba la ínsula
anterior y la neocorteza temporal lateral del giro temporal superior, y el otro
la ínsula posterior y la neocorteza temporal lateral del plano temporal y del
giro de Heschl.
viernes, 12 de octubre de 2012
COMPLEMENTOS BAJAR LOS ARTICULOS
Ángel Mauricio Soriano Pérez, artículos en IMBIOMED
Título: Visitas • Funciones mentales, la actividad más evolucionada del cerebro humano: 7193 • Personalidad antisocial o síndrome orbitofrontal.
http://www.imbiomed.com.mx/1/1/autores.php?method=listArticlebyAuthor&id_revista=15&id_autor=29856
jueves, 11 de octubre de 2012
Suscribirse a:
Entradas (Atom)